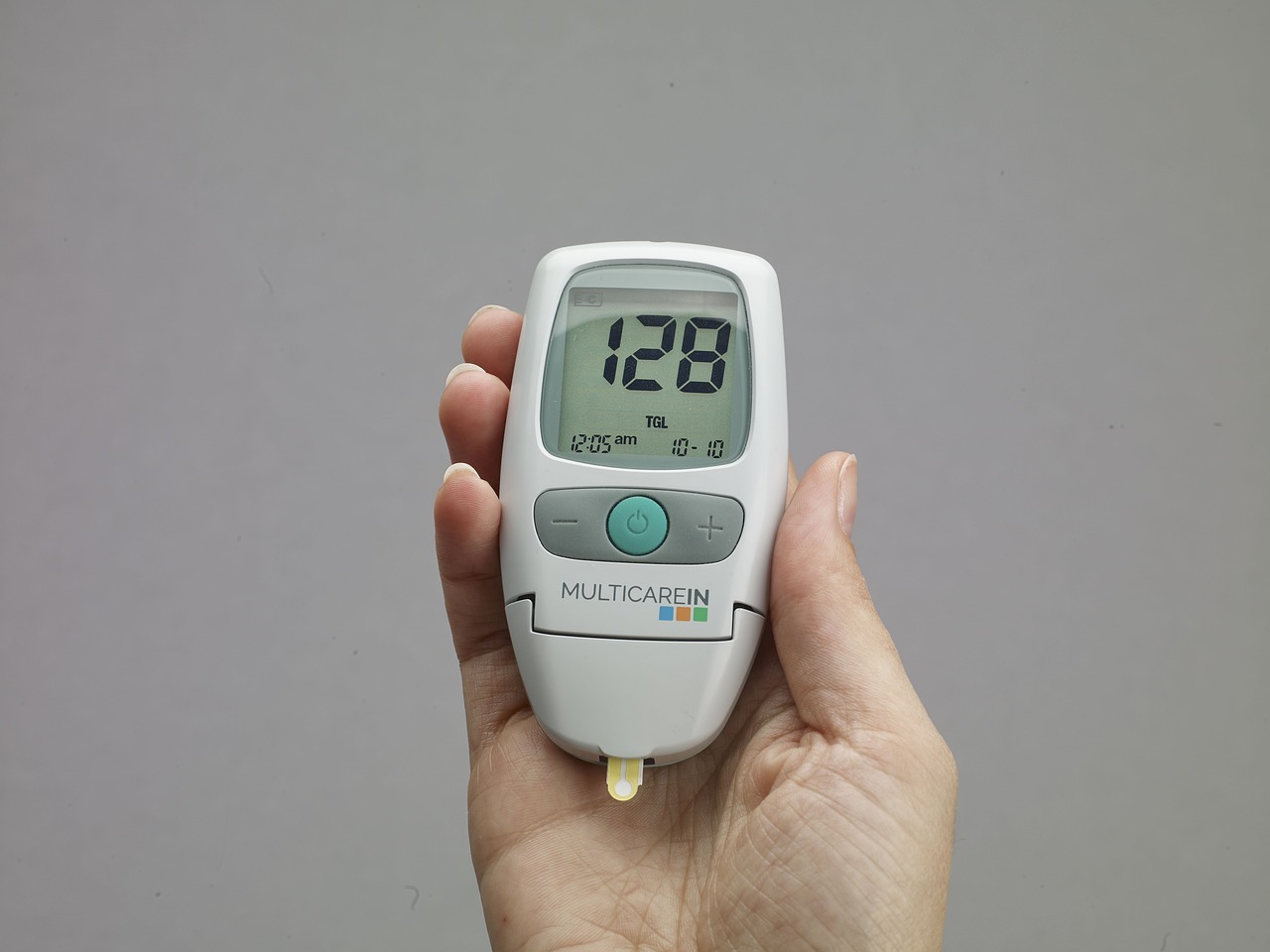
Dlaczego stres i cukier to nierozłączna para
Stres nie jest tylko „złym nastrojem” czy zdenerwowaniem. To pełna, fizjologiczna reakcja alarmowa organizmu, która ma jeden główny cel: zabezpieczyć cię przed zagrożeniem za wszelką cenę. Mózg dostaje sygnał: „niebezpieczeństwo”, więc uruchamia mechanizmy awaryjne – także te podnoszące poziom cukru we krwi. Dla dawnych ludzi oznaczało to więcej paliwa do walki lub ucieczki. Dla osoby z insulinoopornością czy cukrzycą oznacza to często niekontrolowane skoki glikemii.
Organizm nie rozróżnia, czy zagrożenie to tygrys, czy e‑mail od szefa. Dla niego stres to stres – a odpowiedź metaboliczna jest zaskakująco podobna. Gdy taka reakcja pojawia się okazjonalnie, ciało dobrze sobie z nią radzi. Problem zaczyna się, gdy stres staje się tłem codzienności, a nie krótkim epizodem.
Stres ostry kontra przewlekły – kluczowa różnica dla glikemii
Stres ostry trwa krótko. To np. bliskie spotkanie z autem na przejściu, trudne spotkanie, egzamin. Wtedy hormony stresu gwałtownie rosną, glukoza idzie w górę, potem wszystko się uspokaja. Organizm wraca do równowagi, a cukier stopniowo się normalizuje.
Stres przewlekły to coś innego. To:
- ciągła presja czasu w pracy,
- przewlekłe konflikty,
- nieustanna opieka nad chorym bliskim,
- ciągły lęk o finanse, zdrowie, przyszłość,
- życie w trybie „zawsze dostępny” – telefon, maile, komunikatory.
W takim scenariuszu reakcja alarmowa praktycznie się nie wyłącza. Kortyzol i adrenalina pozostają podwyższone, a to daje stały sygnał do podnoszenia poziomu cukru i osłabiania reakcji na insulinę. Z czasem przestaje to być reakcja obronna, a staje się tłem chorobotwórczym.
Jeżeli organizm żyje w chronicznym napięciu, nawet najlepsza dieta i leki mogą zostać „przykryte” przez efekt hormonów stresu. Część osób próbuje wtedy zaostrzać dietę jeszcze bardziej, zwiększać dawki leków, a kluczowy czynnik – przewlekły stres – zostaje nietknięty.
Dlaczego układ glukozowo‑insulinowy jest tak wrażliwy na stres
Insulinooporność i cukrzyca to zaburzenia, w których organizacja gospodarki węglowodanowej jest już osłabiona. Trzustka, wątroba, mięśnie i tkanka tłuszczowa pracują na granicy swoich możliwości. W takiej sytuacji każdy dodatkowy „hałas” biochemiczny, jakim jest stres, ma większy efekt niż u osoby zdrowej metabolicznie.
Kluczowe powody tej wrażliwości:
- Wyższy poziom glukozy wyjściowej – hormony stresu startują z wyższego „pułapu”, więc każdy wyrzut adrenaliny czy kortyzolu daje większy skok.
- Gorsza odpowiedź tkanek na insulinę – gdy stres dodatkowo obniża wrażliwość komórek na insulinę, efekt to jeszcze wyższe cukry przy tych samych dawkach leków.
- Ograniczona rezerwa trzustki – w cukrzycy typu 2 trzustka często jest już przeciążona; stres zmusza ją do kolejnych wysiłków, co przyspiesza jej „zmęczenie”.
W efekcie osoby z insulinoopornością i cukrzycą bardzo często obserwują, że ten sam stres, który zdrową osobę „tylko” męczy psychicznie, u nich powoduje realne, mierzalne skoki glikemii. To nie jest „wrażliwość na punkcie cukrów”, ale fizjologia.
Pytania kontrolne: czy stres wpływa na twój cukier?
Zanim zaczniesz modyfikować insulinę, dietę czy liczbę kroków, warto zrobić krótki audyt. Oto proste punkty kontrolne:
- Czy często widzisz skoki cukru przed ważnymi spotkaniami, rozmowami, wyjściem do lekarza?
- Czy po konflikcie, awanturze, kłótni glikometr pokazuje wartości wyraźnie wyższe niż zwykle, mimo że nic specjalnego nie jadłeś/-aś?
- Czy po zarwanej nocy albo weekendzie „na telefonie” poziom cukru jest wyższy od rana, choć posiłki były podobne?
- Czy są dni, kiedy „wszystko było tak samo”, a cukry są wyraźnie gorsze – i jedyną różnicą jest <strongwyższy stres emocjonalny?
Jeśli przynajmniej na dwa pytania odpowiadasz „tak”, stres jest poważnym kandydatem na głównego podejrzanego przy wahaniach glikemii. W takiej sytuacji samo „dokręcanie śruby” dietą i lekami będzie przypominać łatanie dachu przy otwartych oknach podczas wichury.
Wniosek kontrolny: jeśli glikemia żyje własnym życiem mimo trzymania diety i leków, reakcja stresowa staje się jednym z pierwszych obszarów do audytu.
Co dzieje się w organizmie podczas stresu – od mózgu do glukometru
Oś HPA, adrenalina i kortyzol – szybki „łańcuch dowodzenia”
Stres zaczyna się w mózgu. Gdy odbierasz sytuację jako zagrożenie (realne lub wyobrażone), struktura zwana ciałem migdałowatym naciska „przycisk alarmowy”. To uruchamia oś HPA (podwzgórze – przysadka – nadnercza). Ten łańcuch działa błyskawicznie:
- Podwzgórze wysyła sygnał chemiczny do przysadki.
- Przysadka uwalnia hormon ACTH, który pobudza nadnercza.
- Nadnercza wyrzucają adrenalinę, noradrenalinę i kortyzol.
Adrenalina odpowiada za reakcję „tu i teraz”: przyspiesza serce, podnosi ciśnienie, rozszerza źrenice, mobilizuje mięśnie. Kortyzol działa wolniej, ale dłużej – to on przeprogramowuje metabolizm, żeby zapewnić stały dopływ glukozy do krwi.
Dla osoby z zaburzoną gospodarką cukrową to oznacza, że już sama interpretacja sytuacji jako zagrażającej może wywołać mierzalny efekt na glikometrze. Nawet jeśli fizycznie spokojnie siedzisz przy biurku.
Jak hormony stresu wypychają glukozę do krwi
Adrenalina i glukagon (hormon trzustki przeciwny do insuliny) mają jedno zadanie: jak najszybciej podnieść poziom glukozy, żeby mięśnie miały paliwo do działania. Działają wielotorowo:
- Rozkładają glikogen wątrobowy – wątroba uwalnia zapasy glukozy do krwi.
- Stymulują glukoneogenezę – wątroba produkuje dodatkową glukozę z aminokwasów i glicerolu.
- Hamują wydzielanie insuliny – organizm nie chce, żeby teraz glukoza była chowana do komórek; ma być dostępna „na już”.
Kortyzol idzie krok dalej. Zwiększa produkcję glukozy w wątrobie, a jednocześnie obniża wrażliwość tkanek na insulinę. To kombinacja idealna do podniesienia cukru, ale fatalna, jeśli masz insulinooporność lub cukrzycę. Efekt to wzrost glikemii nawet bez jedzenia, często obserwowany jako:
- poranny efekt „brzasku” – wyższe cukry o świcie przy wysokim poziomie kortyzolu,
- nagły skok cukru przed prezentacją, rozmową rekrutacyjną czy wizytą u lekarza.
Co istotne, organizm pod stresem „oszczędza” glukozę dla mózgu. Zmniejsza wrażliwość mięśni i tkanki tłuszczowej na insulinę, aby mózg miał priorytetowy dostęp do paliwa. Dla osoby z IO czy cukrzycą to prosta droga do hiperglikemii.
Rola wątroby i mięśni: dlaczego siedzący tryb życia nasila problem
W dawnych czasach po uruchomieniu reakcji stresowej człowiek fizycznie uciekał lub walczył. Mięśnie natychmiast spalały glukozę wyrzuconą przez wątrobę. Dziś standardowy scenariusz wygląda inaczej: stresujesz się mailem, siedząc przy komputerze, albo awanturą przez telefon, stojąc w korku.
Dzieje się wtedy następujące połączenie:
- wątroba uwalnia glukozę,
- mięśnie nie pracują, więc jej nie spalają,
- insulina działa słabiej, bo kortyzol i adrenalina obniżają wrażliwość tkanek.
Efekt końcowy: cukier zostaje w krwiobiegu. Przy powtarzających się epizodach stresu i braku ruchu w ciągu dnia zyskujesz stałe, wysokie tło glikemii. To klasyczny przykład, jak współczesny styl życia wzmacnia biologiczny mechanizm przystosowawczy, który kiedyś miał sens.
Punkt kontrolny: jeśli poziom stresu jest wysoki, a twoja aktywność fizyczna sprowadza się głównie do chodzenia po mieszkaniu lub biurze, hormony stresu mają „wolne pole” do windowania glikemii bez przeciwwagi w postaci pracy mięśni.

Jak stres „psuje” działanie insuliny i nasila insulinooporność
Insulinooporność stresowa – mechanizmy, które trudno zignorować
Insulinooporność to sytuacja, w której ta sama dawka insuliny działa słabiej. Trzeba jej więcej, by osiągnąć ten sam efekt obniżenia poziomu glukozy. Przewlekły stres przyspiesza ten proces na kilku poziomach:
- Kortyzol blokuje transport glukozy do komórek mięśniowych – komórki „udają”, że nie widzą insuliny, bo organizm chce zostawić więcej glukozy dla mózgu.
- Wzrost kwasów tłuszczowych we krwi pod wpływem stresu dodatkowo zaburza sygnalizację insulinową.
- Ciągłe wahania glikemii zmuszają trzustkę do pracy w trybie alarmowym, co w dłuższej perspektywie pogłębia jej zmęczenie.
Jeśli poziom stresu jest utrzymywany miesiącami, organizm zaczyna „ustawiać się” na wyższy poziom glukozy i wyższy poziom insuliny jako nowe „normalne”. Dla osoby z IO oznacza to, że mimo tych samych posiłków nagle potrzeba większych dawek leków lub insuliny, a redukcja masy ciała staje się trudniejsza niż wcześniej.
Trio: stres, brak snu i jedzenie „na szybko”
Samo napięcie emocjonalne to tylko część układanki. Przy insulinooporności i cukrzycy szczególnie groźny jest pakiet:
- przewlekły stres psychiczny,
- sen poniżej minimum regeneracji,
- nieregularne, wysokoprzetworzone posiłki „z doskoku”.
Brak snu (nawet pojedyncza zarwana noc) podnosi poziom kortyzolu i zmniejsza wrażliwość na insulinę już następnego dnia. Długofalowo prowadzi do przyrostu masy ciała, głównie w okolicy brzucha. Do tego dochodzi jedzenie „w biegu”: szybkie przekąski, duże porcje wieczorem, ciągłe podjadanie. Organizm dostaje więc:
- więcej glukozy,
- mniej okazji do jej spalenia,
- gorsze warunki hormonalne (kortyzol, adrenalina, brak snu).
W takiej konfiguracji brzuch staje się najbardziej aktywnym magazynem tłuszczu. To właśnie tkanka tłuszczowa trzewna szczególnie silnie nasila insulinooporność i sprzyja stanowi zapalnemu.
Stan zapalny niskiego stopnia – cichy towarzysz stresu
Przewlekły stres wiąże się z podniesieniem poziomu cytokin prozapalnych. Mówimy o tzw. stanie zapalnym niskiego stopnia. Nie czujesz tego jako konkretnej choroby, ale twoje tkanki są w permanentnym „podrażnieniu”.
Taka sytuacja ma konkretne skutki:
- receptory insulinowe działają gorzej,
- komórki łatwiej przechodzą w tryb odkładania tłuszczu niż spalania,
- rośnie ryzyko powikłań naczyniowych i sercowych.
Stres – poprzez wzrost kortyzolu i adrenalinę – dokłada się do tego stanu jak woda do ognia. Im dłużej trwa taka kombinacja, tym trudniej o dobrą odpowiedź na leczenie, nawet przy dobrze ułożonej diecie.
Błędne koło: wysoki cukier, gorszy nastrój, jeszcze więcej stresu
Każdy skok cukru to nie tylko wynik na glukometrze. To także zmiana samopoczucia: senność, drażliwość, zmęczenie, spadek koncentracji. Przy częstych hiperglikemiach możesz czuć się stale rozbity, poirytowany, mniej odporny na frustrację.
Jak wahania nastroju wpływają na decyzje żywieniowe i dawki leków
Gorszy nastrój to nie tylko kwestia komfortu psychicznego. To także zmiana sposobu podejmowania decyzji. Przy przewlekłym napięciu i podwyższonej glikemii rośnie skłonność do działań „na skróty”:
- pomijanie pomiarów cukru („nie chcę widzieć tego wyniku”),
- nieregularne przyjmowanie leków lub insuliny,
- zajadanie napięcia produktami szybko podnoszącymi cukier (słodycze, pieczywo, przekąski),
- rezygnacja z ruchu, bo „i tak jestem wykończony”.
Kiedy glikemia jest przewlekle podwyższona, rośnie zmęczenie psychiczne i fizyczne. W takiej konfiguracji samokontrola staje się dużo trudniejsza. Z perspektywy zarządzania zdrowiem wygląda to jak klasyczne błędne koło: stres podnosi cukier, cukier psuje nastrój, słabszy nastrój pogarsza decyzje, a to znów podnosi cukier.
Punkt kontrolny: jeśli zauważasz, że w dniach „pod górkę” częściej rezygnujesz z pomiarów, masz większą ochotę na słodycze i odpuszczasz leki „bo już nie mam siły”, to sygnał ostrzegawczy, że emocjonalny komponent zaczyna decydować o twojej terapii, a nie odwrotnie.
Dlaczego „siła woli” nie wystarczy przy przewlekłym stresie
Przy wysokim obciążeniu stresem i glikemią „siła woli” działa jak mięsień: szybko się męczy. Kora przedczołowa (odpowiedzialna za planowanie, analizę, hamowanie impulsów) pracuje gorzej, gdy:
- brakuje snu,
- poziom glukozy mocno się waha,
- kortyzol jest przewlekle podwyższony.
W praktyce oznacza to, że w stanie zmęczenia stresowego trudniej:
- utrzymać stałe pory posiłków i leków,
- przestrzegać zaleceń („dzisiaj odpuszczę, jutro nadrobię”),
- powstrzymać się przed szybkim „nagrodzeniem się” jedzeniem.
Jeśli konsekwencja w diecie i leczeniu opiera się wyłącznie na zaciskaniu zębów, stres prędzej czy później tę konstrukcję rozbije. Potrzebny jest system działań minimalnych, które działają nawet wtedy, gdy masz „słabszy dzień”.
Podsumowanie robocze: jeśli twoje strategie opierają się głównie na postanowieniach w stylu „od jutra się bardziej przyłożę”, a nie na konkretnych procedurach i ułatwieniach środowiskowych, stres szybko obnaży słabość takiego planu.
Sytuacje, które szczególnie windują cukier – mapa stresorów dnia codziennego
Stresory poranka: pośpiech, niedosypianie i „ratunkowa” kawa
Poranek to moment, gdy fizjologicznie kortyzol i tak jest najwyższy. Jeśli dokładamy do tego:
- późne chodzenie spać i chroniczne niedosypianie,
- przewlekły pośpiech („za mało czasu, wszystko na styk”),
- pomijanie śniadania lub jedzenie „byle czego w biegu”,
- mocną kawę na pusty żołądek zamiast posiłku,
tworzy się mieszanka szczególnie sprzyjająca porannym skokom glikemii.
Typowy scenariusz: budzik, przewijanie telefonu, szybka kawa, lekki chaos organizacyjny i wyjście z domu na ostatnią chwilę. W tym układzie hormony stresu pracują pełną parą, a wątroba produkuje dodatkową glukozę jeszcze przed pierwszym sensownym posiłkiem.
Elementy do audytu porannego:
- czas od pobudki do wyjścia z domu – czy mieścisz się w minimum 45–60 minut, czy żyjesz „na sprintach”,
- pierwsze 30 minut po wstaniu – telefon i mail czy spokojne ogarnięcie podstaw (toaleta, lekkie rozciąganie, śniadanie),
- rodzaj śniadania – szybkie cukry i brak białka vs. posiłek stabilizujący glikemię,
- kolejność: kawa przed czy po jedzeniu.
Jeśli poranek jest codziennym „alarmem przeciwpożarowym”, to nawet perfekcyjna dieta później w ciągu dnia będzie tylko gaszeniem pożaru, który wybucha co 24 godziny od nowa.
Stres w pracy: terminy, rozmowy, maile i siedzenie bez przerwy
Sfera zawodowa generuje szereg powtarzalnych stresorów, które bezpośrednio odbijają się na glikemii:
- deadliny i potrzeba „gaszenia pożarów na wczoraj”,
- konflikty lub napięte relacje z przełożonymi/współpracownikami,
- ciągła dostępność online (telefon, komunikatory, mail),
- brak przerw, jedzenie przy biurku, wielogodzinne siedzenie.
Nawet jeśli subiektywnie „lubisz swoją pracę”, organizm może rejestrować wiele sytuacji jako stresowe: prezentacje, wystąpienia, oceny roczne, trudne rozmowy. Każdy taki epizod to skok hormonów stresu, a więc sygnał do uwolnienia glukozy z wątroby.
Warto przeprowadzić prosty audyt dnia roboczego:
- kiedy glikemia jest u ciebie najwyższa – po konkretnych spotkaniach, rozmowach, w określonych godzinach,
- ile czasu spędzasz w ciągu dnia w pozycji siedzącej ciągiem (bez wstawania choćby na 3–5 minut),
- czy posiłki w pracy są zaplanowane, czy zależą od tego, „czy będzie chwila przerwy”,
- jak często terminy zmuszają cię do pracy po godzinach.
Punkt kontrolny: jeśli glukometr konsekwentnie „karze” cię wyższymi odczytami w konkretne dni (np. dni zebrań, dyżurów, raportów), masz czarno na białym dowód, że środowisko pracy jest dla glikemii istotnym stresorem, nawet przy poprawnej diecie.
Stresor komunikacyjny: korki, dojazdy i konflikty „od drzwi do drzwi”
Codzienne dojazdy do pracy, korki, opóźnione pociągi, agresja na drodze – to systematyczne źródło mikrostresów. Organizm reaguje na nie tak, jakby chodziło o realne zagrożenie: napięcie mięśni, przyspieszone tętno, wyrzut adrenaliny.
Najbardziej obciążające są sekwencje, w których stres komunikacyjny łączy się z presją czasu („spóźnię się na spotkanie”) i konfliktami rodzinnymi czy służbowymi (telefony w trakcie jazdy, kłótnie tuż przed wyjściem). Dla glikemii oznacza to:
- wyrzut glukozy przed dotarciem do pracy czy domu,
- wejście w kolejne obowiązki z już podniesionym cukrem,
- większą skłonność do sięgania po szybkie jedzenie „na pocieszenie” tuż po dotarciu na miejsce.
Elementy do obserwacji:
- czy glikemia mierzona bezpośrednio po dojeździe (do pracy, do domu) jest wyraźnie wyższa niż przed wyjściem,
- czy dojazd wiąże się z kłótniami, gorącymi rozmowami telefonicznymi, multitaskingiem za kierownicą,
- czy po powrocie do domu automatycznie kierujesz się do kuchni, zanim się rozbierzesz i odpoczniesz.
Jeśli glukometr „podskakuje” po każdym dłuższym dojeździe, to sygnał ostrzegawczy, że transport stał się regularnym stresorem metabolicznym, a nie tylko logistycznym.
Stresory rodzinne i opiekuńcze: napięcia, obowiązki, brak przestrzeni dla siebie
Dom, który w założeniu ma być miejscem regeneracji, bywa źródłem najbardziej przewlekłego stresu:
- opieka nad dziećmi lub osobą chorą,
- konflikty w relacji partnerskiej lub w rodzinie wielopokoleniowej,
- nadmiar obowiązków domowych przy braku podziału zadań,
- ciągłe poczucie „nie nadążam, robię za mało”.
Organizm nie rozróżnia, czy stres pochodzi z maila służbowego, czy z napiętej rozmowy w kuchni. Reakcja hormonalna jest podobna, a glikemia odpowiada w ten sam sposób. Co gorsza, stres rodzinny często jest „cichy”, bez wybuchów, ale niemal nieprzerwany.
W praktyce widoczne są wtedy takie wzorce:
- podjadanie „na stojąco” podczas przygotowywania posiłków dla innych,
- jedzenie resztek po dzieciach zamiast własnego, zaplanowanego dania,
- brak czasu na spokojne mierzenie cukru i korekty dawek,
- rezygnacja z ruchu, bo każde okno czasowe przeznaczasz na obowiązki wobec innych.
Punkt kontrolny: jeśli niemal wszystkie twoje pomiary wykonujesz „w biegu”, między jednym obowiązkiem a drugim, a prawie nigdy w stanie realnego spokoju, twoje dane glikemiczne są w dużej mierze odzwierciedleniem stresu domowego, a nie tylko samej diety.
Stresory wieczorne: praca po godzinach, ekran zamiast regeneracji, późne jedzenie
Wieczór to teoretycznie czas „schodzenia z obrotów”. W praktyce u wielu osób wygląda tak:
- dokańczanie pracy zawodowej po godzinach,
- odrabianie zaległości domowych,
- scrollowanie telefonu lub seriale do późna,
- największy posiłek dnia o bardzo późnej porze.
To połączenie powoduje, że kortyzol nie ma szans opaść, melatonina (hormon snu) jest blokowana przez światło z ekranów, a trawienie dużego, wieczornego posiłku odbywa się w warunkach podwyższonego napięcia.
Konsekwencje dla glikemii:
- wyższe cukry przed snem i w pierwszej części nocy,
- gorsza jakość snu (wybudzenia, płytki sen),
- poranne „przeciągnięcie” wysokiego kortyzolu i glukozy.
Elementy do przeglądu wieczornego:
- godzina ostatniego pełnego posiłku vs. godzina położenia się spać,
- ilość ekranów w ostatniej godzinie przed snem,
- czy ostatnie godziny dnia to raczej „domknięcie miliona spraw”, czy faza zwalniania.
Jeśli glukometr regularnie pokazuje wysokie wartości przed snem i rano, mimo rozsądnych posiłków, wieczorne stresory i brak realnego wyciszenia są jednym z głównych podejrzanych.
Specjalne stresory zdrowotne: wizyty lekarskie, badania, wyniki
Osoby z cukrzycą lub insulinoopornością często doświadczają stresu związanego z samą chorobą:
- lęk przed wizytą u lekarza i oceną wyników,
- napięcie przed badaniami krwi („co tym razem wyjdzie?”),
- obawa przed hipoglikemią lub hiperglikemią w nieodpowiednim momencie (podróż, spotkanie, zabieg),
- poczucie winy przy wyższych odczytach glikemii.
Ta kategoria stresorów jest szczególnie przewrotna: dotyczy właśnie tego, co próbujesz poprawić. Paradoksalnie glikemia potrafi być najwyższa tuż przed badaniem, na którym ma zostać oceniona. Dla interpretacji wyników oznacza to ryzyko zawyżenia parametru tylko dlatego, że badanie samo w sobie wywołało reakcję stresową.
Punkt kontrolny: jeśli twoje wartości glikemii w domu (mierzone w spokojnych warunkach) istotnie różnią się od tych „gabinetowych”, a w dniu wizyty czujesz silne napięcie, sygnał ostrzegawczy jest jasny – stres zdrowotny stał się osobnym czynnikiem podnoszącym cukier, który wymaga równie systematycznej pracy, jak dieta czy dawki leków.
Ukryte stresory: hałas, ciągły szum informacyjny i brak „białych plam” w kalendarzu
Nie każdy stres ma postać wybuchów złości czy dramatycznych wydarzeń. Stresory niskiego natężenia, ale ciągłe, działają jak kapanie wody na skałę:
- stały hałas (telewizor w tle, ruch uliczny, głośne otoczenie w pracy),
- ciągłe powiadomienia z telefonu,
- brak choćby 15–20 minut ciszy dziennie,
- kalendarz wypełniony „od ściany do ściany” bez przerw.
Układ nerwowy pozostaje wtedy w stanie czujności, nawet jeśli subiektywnie nie nazwiesz tego stresem. Kortyzol trudno ma okazję opaść, a organizm nie przełącza się w tryb regeneracji. Z perspektywy glikemii to oznacza:
- brak wyraźnych „okien” na odpoczynek i stabilizację cukru,
- wysokie tło hormonów stresu przez większą część dnia,
- subtelne, ale utrzymujące się powyżej normy podwyższenie cukrów „bez wyraźnego powodu”,
- zwiększoną reaktywność na nawet drobne bodźce (drobny konflikt, małe opóźnienie → wyraźny skok glikemii),
- trudność w „złapaniu” stabilnych okien glikemicznych w ciągu dnia.
Punkt kontrolny: jeżeli twoje wykresy z glukometru lub systemu CGM nie przypominają pojedynczych „słupków”, ale całe pasmo lekkich wzlotów, a twoje dni są przeładowane bodźcami i hałasem, szukaj przyczyn właśnie w ukrytych stresorach środowiskowych.

Jak rozpoznać, że to stres, a nie „zła dieta” podbija cukier
W praktyce większość osób automatycznie obwinia jedzenie lub dawki leków za każdy wyższy odczyt. Tymczasem istnieje kilka powtarzalnych wzorców, które mocno wskazują na komponent stresowy.
Charakterystyczne wzorce glikemii stresowej
Zanim zaczniesz korygować jadłospis lub leczenie, przyjrzyj się kilku parametrom jednocześnie:
- skoki cukru bez związku z posiłkiem – glikemia rośnie o kilkadziesiąt mg/dl, mimo że od ostatniego jedzenia minęło ponad 3–4 godziny,
- wzrost w trakcie lub tuż po stresującym wydarzeniu – rozmowa, prezentacja, kłótnia, nagły telefon,
- różnica między dniem spokojnym a „zabieganym” przy identycznych posiłkach,
- nocne wybudzenia z wysokim cukrem po wyjątkowo napiętym dniu, nawet przy rozsądnej kolacji.
Jeżeli widzisz, że ten sam obiad raz kończy się spokojną glikemią, a innym razem – po ciężkim dniu – wyraźną hiperglikemią, to nie jest „magia węglowodanów”, tylko różnica w tle hormonalnym.
Punkt kontrolny: jeśli korelujesz wyższe odczyty z kalendarzem (typ dnia, wydarzenia), a nie z konkretnymi produktami, masz silny argument, że stres jest równorzędnym czynnikiem sterującym cukrem.
Jak prowadzić „audyt stresu” w glukometrze lub systemie CGM
Zamiast zwiększać dawki „na ślepo”, zacznij dokumentować kontekst. Minimum to prosta, ale systematyczna notatka obok pomiarów.
Przy każdym wyraźnym odchyleniu glikemii zapisz:
- co działo się w ostatnich 60–90 minutach (telefon, mail, konflikt, pośpiech, wysiłek),
- stan emocjonalny (złość, lęk, presja czasu, ekscytacja),
- sen poprzedniej nocy (liczba godzin, wybudzenia),
- porę dnia i rodzaj dnia (roboczy, wolny, dyżur).
Po 1–2 tygodniach powinny ujawnić się dość jasne wzorce: konkretne przedziały godzin, typy zadań, określone relacje, przy których glikemia zachowuje się przewidywalnie gorzej.
Punkt kontrolny: jeśli już po kilku dniach zauważasz, że większość najwyższych odczytów ma wspólny mianownik stresowy (np. konkretne spotkanie, dojazd, opieka nad kimś), korekta powinna iść nie tylko w stronę diety, ale również reorganizacji tych obszarów.
Praktyczne dźwignie: jak obniżyć „tło stresowe”, żeby ułatwić pracę insulinie
Stresu nie da się wyciąć do zera, ale można obniżyć jego średni poziom i skrócić czas trwania pików. Działa to jak zmniejszenie ciśnienia w całym układzie metabolicznym.
Interwencje mikro: 3–5 minut, które realnie zmieniają glikemię
Największy błąd to oczekiwanie, że pomoże tylko „godzina jogi dziennie”. W praktyce glikemia najlepiej reaguje na krótkie, ale częste przerwy w reakcji stresowej.
Elementy, które możesz wdrożyć niemal od ręki:
- 3-minutowe wstawanie i ruszanie się co 60–90 minut – krótki spacer po biurze, przejście po schodach, rozciąganie przy oknie,
- proste wyciszenie oddechem – np. 4 sekundy wdech, 6–8 sekund wydech, powtórzone 10–15 razy,
- mikro-odcięcie bodźców – wyłączenie powiadomień na 5–10 minut, zamknięcie drzwi, założenie słuchawek z szumem tła,
- zmiana kontekstu – przejście do innego pomieszczenia na telefon, wyjście z zatłoczonej przestrzeni, krótki kontakt z naturą (balkon, drzewo za oknem).
Dobrze przeprowadzona, kilkuminutowa przerwa potrafi obniżyć napięcie na tyle, że kolejne bodźce nie wywołują już tak dużego wyrzutu kortyzolu, a cukier szybciej wraca do zakresu docelowego.
Punkt kontrolny: jeśli po świadomej, krótkiej przerwie (ruch + oddech) widzisz, że glikemia przestaje rosnąć lub zaczyna spadać, masz dowód, że modulacja stresu u ciebie działa i warto ją włączyć do stałej rutyny.
Interwencje makro: porządki w kalendarzu i granice jako lek na insulinooporność
Jeżeli twój tydzień wygląda jak niekończący się sprint, mikrointerwencje będą tylko plasterkiem. Potrzebna jest zmiana „architektury dnia”.
Kluczowe obszary do audytu:
- liczba równoległych zadań – im więcej wielozadaniowości, tym większe tło stresowe i słabsza kontrola glikemii,
- liczba wieczorów roboczych w tygodniu – powyżej 1–2 to sygnał ostrzegawczy,
- brak niewypełnionych bloków czasu – kalendarz bez „białych plam” to gwarancja wysokiego kortyzolu,
- ilość zadań, na które realnie nie masz wpływu (czyli generujących bezradność).
Minimalny cel to jedna świadoma przerwa 20–30 minut dziennie, w której nie wykonujesz niczego „produktywnego” ani obciążającego informacyjnie (telefon, maile, wiadomości). Dla glikemii to często pierwsze, realne okno na regenerację w ciągu doby.
Punkt kontrolny: jeżeli mimo poprawnej diety i leków masz chronicznie wyższe cukry, a twój kalendarz nie zawiera ani jednego pustego bloku w tygodniu, to nie metabolizm jest „leniwy”, tylko styl życia jest permanentnym stresorem.
Minimalny pakiet regeneracji nocnej
Noc to podstawowy „serwis” dla osi stres–insulina. Bez niego każda dzienna strategia będzie miała ograniczoną skuteczność.
Do sprawdzenia i wprowadzenia:
- stała godzina snu i pobudki (różnica maks. 1 godzina między dniami roboczymi a wolnymi),
- 2–3 godziny przerwy między ostatnim dużym posiłkiem a snem,
- minimum 30–60 minut „strefy bez ekranów” przed pójściem spać,
- przygaszone światło i możliwie cichy, ciemny pokój.
Osoby z insulinoopornością i zaburzoną glikemią często widzą wyraźną poprawę już po kilku nocach ze stałą porą snu oraz bez pracy i ekranów przed snem – poranne cukry spadają, a dzienne wahania są mniejsze.
Punkt kontrolny: jeśli twoje glikemie poranne są uporczywie wysokie, a jednocześnie kładziesz się o bardzo różnych godzinach, pracujesz lub oglądasz ekran tuż przed snem, napięcie nocne prawdopodobnie blokuje naturalny spadek kortyzolu.

Jak wspierać działanie insuliny przez ruch i „antystresową aktywność”
Ruch jest jednym z najskuteczniejszych „regulatorów” zarówno stresu, jak i wrażliwości insulinowej. Nie chodzi wyłącznie o spalanie kalorii, ale o usprawnianie pracy mięśni jako magazynu glukozy.
Aktywność jako bezpośredni bufor na stresowe wyrzuty cukru
Nawet krótki, umiarkowany wysiłek potrafi wychwycić część glukozy uwalnianej pod wpływem hormonów stresu. Warunek – musi być wprowadzony w miarę blisko epizodu stresowego, zanim hiperglikemia utrwali się na dłużej.
Przykładowe zastosowania w ciągu dnia:
- 10–15 minut energicznego marszu po stresującej rozmowie telefonicznej lub spotkaniu,
- krótki spacer po kolacji zamiast natychmiastowego siadania do komputera lub kanapy,
- schody zamiast windy po „ciężkim” mailu lub konflikcie.
U części osób z insulinoopornością taka strategia potrafi obniżyć szczyt glikemii po stresie o kilkanaście–kilkadziesiąt mg/dl bez zmiany dawek leków, właśnie dzięki zwiększeniu wychwytu glukozy przez aktywne mięśnie.
Punkt kontrolny: jeśli po wprowadzeniu krótkich marszów lub innej umiarkowanej aktywności zauważasz niższe piki po typowo stresujących porach dnia, ruch stał się u ciebie realnym narzędziem „gaszenia” stresowych wyrzutów.
Jaki ruch najbardziej wspiera wrażliwość na insulinę przy dużym stresie
Nie każdy wysiłek będzie optymalny, zwłaszcza przy już wysokim poziomie kortyzolu. Bardzo intensywne treningi mogą u części osób chwilowo podbijać cukier, bo same są stresorem.
Dla większości osób z przewlekłym stresem i insulinoopornością dobrym punktem wyjścia są:
- marsz, nordic walking, spokojne biegi – 20–40 minut, 3–5 razy w tygodniu,
- trening siłowy o umiarkowanej intensywności – 2–3 razy w tygodniu, z przerwami na odpoczynek,
- aktywności „wyciszające” – joga, pilates, pływanie rekreacyjne, które jednocześnie obniżają napięcie nerwowe.
Ważne, aby nie dodawać kolejnego „muszę” – ruch ma być narzędziem regulacji, a nie kolejnym źródłem presji. Lepiej krócej i regularnie, niż ambitnie przez tydzień, a potem długie przerwy z poczuciem porażki.
Punkt kontrolny: jeśli po kilku tygodniach regularnego, umiarkowanego ruchu widzisz spadek średnich glikemii i mniejsze wahania przy podobnej diecie, Twój organizm zwiększył wrażliwość na insulinę m.in. dzięki lepszej obsłudze stresu przez układ nerwowy i mięśnie.
Nawykowa „higiena stresu” jako element leczenia zaburzeń glikemii
Stresu nie da się wyeliminować, ale można nauczyć się go obsługiwać tak, by nie pracował stale przeciwko insulinie. Podobnie jak przy diecie czy dawkowaniu leków, kluczowa jest tutaj systematyczność i kontrola jakości.
Codzienna checklista minimalna
Zamiast chaotycznych, jednorazowych prób „relaksu” lepiej wprowadzić krótki, powtarzalny zestaw kontroli. Przykładowa lista dzienna:
- czy miałem/am co najmniej jedną 20–30-minutową przerwę bez pracy i ekranów,
- czy pojawiła się choć jedna świadoma przerwa 3–5 minut na oddech lub ruch w ciągu dnia,
- czy udało się utrzymać minimum 2 godziny odstępu między ostatnim większym posiłkiem a snem,
- czy kalendarz następnego dnia zawiera choć jedną „białą plamę” – 15–30 minut bez zaplanowanych zadań.
Taka krótka autokontrola, połączona z obserwacją glikemii, pozwala jasno zobaczyć, że dzień z minimum higieny stresu często przekłada się na bardziej stabilne cukry, nawet bez radykalnych zmian w posiłkach.
Punkt kontrolny: jeśli zaznaczasz większość pól z takiej checklisty, a mimo to glikemia pozostaje bardzo niestabilna, to sygnał, by omówić sytuację z lekarzem lub edukatorem diabetologicznym – problem może leżeć także w schemacie leczenia, nie tylko w stresie.
Najczęściej zadawane pytania (FAQ)
Czy stres naprawdę może podnieść poziom cukru we krwi, nawet jeśli nic nie jem?
Tak. Stres potrafi podnieść poziom cukru we krwi niezależnie od jedzenia, bo organizm sam „wypuszcza” glukozę z wątroby do krwi. Dla mózgu zagrożenie oznacza konieczność szybkiego dostarczenia paliwa do mięśni – stąd wyrzut glukozy i hormonów stresu (kortyzol, adrenalina). Efekt: wyższa glikemia przy niezmienionej diecie.
Jeśli na glukometrze widzisz wyraźny skok po kłótni, trudnej rozmowie czy przed wizytą u lekarza, to nie „ Twoje przewrażliwienie”, tylko typowa reakcja fizjologiczna. Sygnałem ostrzegawczym jest sytuacja, gdy takie skoki stają się codziennością, a nie wyjątkiem.
Jak odróżnić wpływ stresu od wpływu jedzenia na moje cukry?
Podstawowe kryteria to: czas i kontekst. Jeśli poziom cukru rośnie:
- przed posiłkiem lub długo po nim (2,5–3 godziny i więcej),
- w dniach „dietowo takich samych”, ale z większym napięciem w pracy,
- tuż po konflikcie, telefonie z „trudną wiadomością”, rozmowie z szefem,
to mocny punkt kontrolny wskazujący na stres.
Jeśli cukry są stabilne w wolne, spokojne dni przy tej samej diecie, a „rozjeżdżają się” wyraźnie w okresach napięcia, najczęściej głównym winowajcą jest obciążenie psychiczne, a nie talerz.
Czy przy insulinooporności stres szkodzi bardziej niż u osoby zdrowej?
Tak, układ glukozowo‑insulinowy osób z insulinoopornością i cukrzycą jest znacznie bardziej wrażliwy na stres. Trzustka, wątroba i mięśnie działają już na granicy możliwości, więc każdy dodatkowy wyrzut kortyzolu powoduje większy skok cukru niż u osoby bez zaburzeń.
Jeśli masz insulinooporność lub cukrzycę i obserwujesz, że inni „przechodzą stres” tylko zmęczeni, a u ciebie cukier dosłownie „wariuje”, to standard przy osłabionej gospodarce węglowodanowej. Minimum, którego potrzebujesz, to równoległe pracowanie nad stresem, zamiast dokładania tylko kolejnych restrykcji w diecie.
Jakie są typowe objawy, że to stres psuje mi wyniki, a nie zła dieta?
Najczęstsze sygnały ostrzegawcze:
- cukier wyraźnie wyższy rano po zarwanej nocy, mimo że kolacja była standardowa,
- nagłe skoki glikemii przed ważnymi spotkaniami lub wizytą u lekarza,
- gorsze cukry po weekendzie „pod telefonem”, chociaż jadłospis się nie zmienił,
- dni, w których „wszystko było jak zwykle”, ale jedyną różnicą był silny stres.
Jeśli te sytuacje powtarzają się, a na dzienniczku żywieniowym trudno znaleźć winnego, to mocny punkt kontrolny: głównym problemem jest przeciążony układ nerwowy, a nie kolejne 10 g węglowodanów.
Czy przy przewlekłym stresie powinienem od razu zmieniać dawki insuliny lub leków?
Samodzielne, gwałtowne korekty dawek tylko „pod stres” są ryzykowne. Minimum to najpierw:
- sprawdzić powtarzalność wzorca (przez kilka dni/tygodni z notatkami: stres – glikemia),
- ocenić, czy problem dotyczy głównie konkretnych por (np. poranki po złym śnie, popołudnia w pracy),
- omówić obserwacje z lekarzem lub diabetologiem – z dzienniczkiem glikemii i opisem sytuacji stresowych.
Jeśli glikemie są stale wysokie mimo zachowanej diety, lekarz może rozważyć modyfikację terapii, ale równolegle trzeba zdjąć z organizmu choć część napięcia. Same leki bez pracy nad stresem często tylko „maskują” problem.
Co mogę zrobić od ręki, gdy widzę, że stres podniósł mi cukier?
Najprostszy zestaw pierwszej reakcji to:
- spokojny, krótki spacer (10–20 minut) – mięśnie „spalają” część glukozy z krwi,
- kilka minut powolnego, przeponowego oddychania (np. wydech dłuższy niż wdech),
- świadome odcięcie bodźców: odłożenie telefonu, wyjście z hałaśliwego pomieszczenia, zamknięcie drzwi.
Jeśli po takich prostych interwencjach widzisz choć niewielką poprawę glikemii lub samopoczucia, masz jasny dowód, że stres jest kluczowym czynnikiem i wymaga stałego miejsca w „planie leczenia”, na równi z dietą i ruchem.
Jak ograniczyć przewlekły stres, żeby poprawić cukry na dłuższą metę?
Najpierw potrzebny jest audyt obciążeń. Minimum do sprawdzenia:
- czy masz choć 1–2 okna w ciągu dnia bez telefonu, maili i komunikatorów,
- czy śpisz wystarczająco długo i o podobnych porach,
- czy któryś obszar życia (praca, opieka nad bliskim, finanse) nie jest stałym, nieprzerwanym źródłem napięcia.
Jeśli odpowiedź na większość z tych punktów kontrolnych jest negatywna, same techniki relaksacyjne nie wystarczą – potrzebna jest zmiana organizacji dnia, granic w pracy, podziału obowiązków lub wsparcie psychologiczne. Gdy choć trochę „odetniesz” źródło przewlekłego stresu, każdy kolejny krok (dieta, ruch, leki) zaczyna wreszcie działać zgodnie z oczekiwaniami.